1) Le rôle et le fonctionnement des poumons
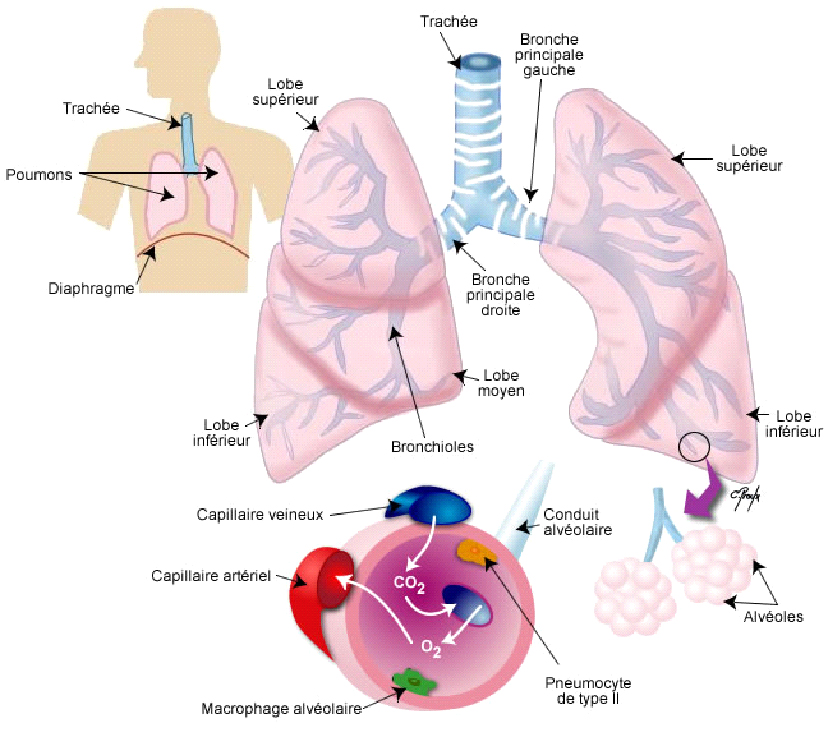
L’Homme respire grâce à deux poumons : le poumon droit et le poumon gauche qui sont constitués de plusieurs lobes. L’air inspiré par le nez et/ou la bouche, pénètre dans la trachée, puis arrive au niveau des bronches. Ces grosses bronches se divisent de nombreuses fois jusqu’à former les bronchioles. Au bout de chaque bronchiole se trouve un groupement de petits sacs, appelés les alvéoles.
Notre corps s’alimente d’oxygène présent dans l’air que nous respirons. Lorsque nous inspirons, l’oxygène traverse nos poumons pour remplir les alvéoles, où vous avoir lieu les échanges gazeux. Chaque sac d’air est entouré d’un lit de capillaires, qui se compose d’un fin réseau de vaisseaux sanguins. L’oxygène circule des alvéoles vers les vaisseaux sanguins, afin qu’il soit distribué à toutes les parties de notre corps ; et à l’inverse le dioxyde de carbone que nous expirons sera évacué des vaisseaux sanguins vers les alvéoles. Toutes nos cellules «se nourrissent» d’oxygène (O2) et « rejettent » le dioxyde de carbone (CO2).
Schéma de l’appareil respiratoire humain
Les alvéoles sont constituées de deux types de cellules :
– les cellules alvéolaires de type I (ou pneumocytes I) qui sont de fines cellules permettant le transport de l’oxygène et du dioxyde de carbone
– les cellules alvéolaires de type II (ou pneumocytes II) qui sont les cellules ouvrières de l’alvéole, elles donnent naissance aux pneumocytes I et vont également fabriquer le surfactant.
Le surfactant est la mince couche de liquide qui recouvre la surface des alvéoles. C’est une substance complexe, qui empêche l’affaissement des alvéoles en fin d’expiration mais il joue également un rôle dans la défense des poumons contre les bactéries et les virus. Les poumons commencent à fabriquer le surfactant vers la 24éme semaine de gestation, soit 4 mois avant la naissance (le terme se situe entre la 37 et la 40éme semaine). Le surfactant est présent en quantité adéquate à partir de la 35ème semaine de gestation (raison pour laquelle les bébés prématurés reçoivent parfois du surfactant artificiel pour les aider temporairement à respirer).
Il existe de nombreux composants du surfactant pulmonaire qui sont fabriqués et conditionnés par le pneumocyte de type 2. Parmi ces composants, il existe 4 protéines dénommées A, B, C, et D qui sont des protéines spécialisées et qui constituent environ 5% des protéines du surfactant. Les protéines B (SP-B) et C (SP-C) sont principalement impliquées dans la prévention du collapsus alvéolaire tandis que les protéines A (SP-A) et D (SP-D) jouent un rôle dans la défense anti-infectieuse des poumons. D’autres protéines sont importantes comme ABCA3 qui est un transporteur de lipide ou TTF-1 (autrement dénommée NKX2-1) qui stimule la synthèse du surfactant.
L’interstitium pulmonaire est le tissu qui entoure et soutient les alvéoles. Dans des poumons normaux, ce tissu est très mince pour permettre à l’oxygène et au dioxyde de carbone de passer à travers la surface des alvéoles et des capillaires qui transportent le sang. Si ce tissu s’épaissit ou cicatrise, il limite l’absorbtion de l’oxygène dans le sang et la libération du dioxyde de carbone.
2) Pneumopathies interstitielles chroniques et fibroses pulmonaires de l’enfant
Les pneumopathies interstitielles de l’enfant forment une famille de maladies assez hétérogènes, mais qui présentent toutes un processus commun : une inflammation chronique au niveau des alvéoles, ainsi qu’une atteinte de l’interstitium et parfois des bronchioles terminales. Ce sont des maladies rares, mais dont le nombre est probablement sous estimé, compte tenu de la difficulté du diagnostic.
A quoi est due la maladie ?
Normalement, lors d’une agression pulmonaire (infection, inhalation de particules…), les alvéoles sont lésées mais rapidement, des mécanismes de réparation permettent la restauration de la fonction pulmonaire. Des anomalies dans ce système de réparation vont favoriser une persistance de l’inflammation, et une mauvaise réparation du tissu pulmonaire. C’est ce que l’on observe dans les pneumopathies interstitielles chroniques et à un stade évolué dans les fibroses.
Ces pathologies peuvent avoir des causes environnementales et/ou génétiques.
Les principales causes des pneumopathies interstitielles
En dehors du contexte particulier des déficits immunitaires et des infections, ces maladies peuvent être regroupées dans le cadre de pathologies bien individualisées telles que :
– les histiocytoses Langerhansiennes
– les pneumopathies d’hypersensibilité et toxiques
– les pneumopathies à éosinophiles
– les protéinoses alvéolaires
– les anomalies génétiques des protéines du surfactant
– les hyperplasies des cellules neuroendocriniennes
– les pneumopathies des vascularites et maladies de système
– la sarcoïdose
– les hémosidéroses
– la bronchiolite oblitérante
– les maladies métaboliques (intolérance aux protéines dibasiques, maladies de Gaucher, Niemann Pick)
Elles peuvent également rentrer dans le cadre de pathologies encore mal caractérisées avec des descriptions essentiellement histologiques. Ceci inclu en particulier :
– les pneumopathies interstitielles desquamatives
– les pneumopathies interstitielles lymphoïdes
– les pneumopathies interstitielles chroniques communes
– les pneumopathies interstitielles non spécifiques
– les pneumopathies chroniques du petit
Les symptômes
Le début de la maladie peut survenir à tout âge : dès la naissance avec une détresse respiratoire très précoce dans certaines anomalies du surfactant (SP-B, ABCA3) ; dans les premiers mois de vie pour les mutations le la protéine C du surfactant, ou l’hyperplasie des cellules neuroendocriniennes ; et parfois beaucoup plus tard dans l’enfance, comme pour l’histiocytose ou la sarcoïdose.
Les symptômes associent souvent une grande fatigue (asthénie), une toux sèche, une augmentation de la fréquence respiratoire (dyspnée, polypnée) et l’utilisation de muscles accessoires pour mieux respirer (tirage intercostal ou sous costal). L’auscultation au stéthoscope peut être normale ou présenter des craquements (crépitants). Une respiration sifflante, peut également être entendue, bien que n’étant pas caractéristique. On peut observer des signes en rapport avec le manque d’oxygène comme la cyanose (couleur violacée des lèvres) ou le bombement des ongles (hippocratisme digital).
Un reflux gastro-œsophagien (RGO) est souvent présent chez les nourrissons. Les difficultés respiratoires favorisent une augmentation de la dépense énergétique de l’enfant d’où une mauvaise croissance staturo-pondérale. Les symptômes respiratoires sont parfois associés à d’autres manifestations comme par exemple des difficultés visuelle (sarcoïdose), des lésions osseuses (histiocytose) ou des difficultés psychomotrices (anomalie de TTF-1).
Le diagnostic
Les examens sanguins
Ils permettent d’éliminer les déficits immunitaires, les infections et les maladies inflammatoires qui peuvent être responsables d’une pneumopathie interstitielle. Ils seront également nécessaires pour l’étude génétique notamment lorsque l’on suspecte une anomalie des protéines du surfactant.
Les examens radiologiques
La radiographie du thorax permet de suspecter une pneumopathie interstitielle. Cependant l’examen radiologique de référence pour affirmer le diagnostic est le scanner haute résolution, car il va permettre de mettre en évidence les différentes anomalies caractéristiques de la maladie (épaississement des parois, anomalies au niveau des alvéoles).
Les explorations fonctionnelles respiratoires
Elles sont conditionnées par l’âge de l’enfant. Il faut en effet qu’il soit capable de respirer calmement, d’inspirer et de souffler à la demande du médecin. Attention, lorsque l’oxygène est nécessaire en continu, il peut rendre difficile cet examen. Les volumes d’air inspirés et expirés sont mesurés et sont comparés aux besoins théoriques des enfants. La prise de la saturation en oxygène est quotidienne et des gaz du sang artériels sont nécessaires épisodiquement car ils sont plus précis.
L’endoscopie bronchique avec lavage bronchoalvéolaire
L’endoscopie bronchique consiste en l’introduction par la bouche ou le nez d’un fibroscope (une sonde munie d’une caméra), qui va permettre d’apprécier l’aspect du tissu bronchique, de rechercher une inflammation, une infection ou des signes de reflux. En même temps, par l’intermédiaire du fibroscope, du liquide physiologique est injecté dans le poumon, puis récupéré par aspiration pour être analyser en laboratoire. La composition de ce lavage broncho-alvéolaire permettra d’orienter le diagnostic.
La biopsie pulmonaire ou la biopsie d’autres organes
Il s’agit de prélever chirurgicalement un petit morceau de tissu, pour l’observer au microscope. Son aspect va permettre d’affirmer certaines pathologies (sarcoïdose, hyperplasie des cellules neuroendocriniennes), de s’orienter sur certaines anomalies (des protéines du surfactant) voir même d’éliminer certains diagnostics.
Le traitement
L’objectif du traitement de l’enfant est de soulager les symptômes, permettre une bonne croissance ainsi qu’un bon développement, et de limiter l’exposition à d’autres maladies qui pourraient aggraver les symptômes. Il n’existe pas de thérapie unique, et chaque enfant bénéficiera d’un traitement personnalisé en fonction de l’origine de sa maladie, de l’expérience du centre ou est suivi l’enfant et de l’efficacité des médicaments prescrits. Il se peut que l’on vous propose de participer à des études qui sont essentielles pour affirmer l’efficacité d’un nouveau traitement.
Les corticoïdes
C’est le traitement le plus souvent prescrit. Il est administré soit par voie orale (en comprimés), soit par voie intraveineuse (par bolus) en perfusions à l’hôpital. La durée du traitement sera de quelques mois à plusieurs années. Elle dépendra de l’origine de la maladie, de la précocité de la prise en charge de l’enfant et de son évolution au fil des mois.
Les autres traitements immunomodulateurs
D’autres traitements peuvent être proposés à votre enfant comme par exemple l’azithromycine, l’hydroxychloroquine et le mycophénolate mofétil. Votre médecin vous expliquera leur mode de fonctionnement, et les éventuels effets secondaires dont ils pourraient être responsables.
L’oxygène
Chez l’enfant qui présente une pneumopathie interstitielle, le passage de l’oxygène des alvéoles vers le sang est insuffisant pour le maintien du bon fonctionnement de ses cellules. Respirer demande alors une consommation d’énergie et une activité de la « pompe » cardiaque plus importante. Dans ce contexte, le simple fait de manger ou de pleurer peut entrainer une fatigue et un essoufflement. Certains enfants vont donc avoir besoin d’un apport d’oxygène complémentaire pour les aider à mieux respirer, grandir et prévenir la fatigue du cœur. L’oxygène devient un médicament. Si votre enfant manque d’oxygène, le médecin vous prescrira la quantité nécessaire qui sera utilisée en toute sécurité. Maintenir une saturation supérieure à 92 % (ou 95 % s’il existe une hypertention artérielle pulmonaire) permet de s’assurer que le corps reçoit l’oxygène dont il a besoin. L’oxygène peut être prescrit en continu, ou en discontinu (pendant le repas et/ou le sommeil et/ou en cas d’infection). S’il vous est prescrit de l’oxygène à domicile, un prestataire vous fournira le matériel adéquat.
Prévention des infections
Elle passe par la prévention primaire avec le lavage fréquent des mains avec une solution hydro-alcoolique, en évitant (quand cela est possible) les situations à risques (collectivités, personnes enrhumées, transports en commun) et surtout en excluant le tabagisme passif. La prévention secondaire associe la vaccination antigrippale annuelle et dans certain cas le Synagis® (palivizumab). C’est un anticorps utilisé chez le nourrisson à haut risque pour prévenir les cas graves de virus respiratoires synctytial (VRS), un virus commun qui peut être dommageable pour les poumons des enfants malades. Les enfants qui reçoivent le Synagis peuvent toujours être contaminés par le VRS, mais ils présenteront une forme de la maladie moins sévère.
L’alimentation
Chez ces enfants, la difficulté est de maintenir leur bon développement. La croissance et la fonction pulmonaire sont étroitement liées, et de ce fait leur organisme va demander des calories supplémentaires. Respirer et manger en même temps est un travail pénible et surtout si votre enfant a des difficultés pour téter ou avaler les aliments. Une consultation avec un diététicien sensibilisé aux difficultés alimentaires des enfants atteints de maladies pulmonaires est une première étape essentielle. Il passera en revue sa taille, son poids, son régime alimentaire, ses problèmes et ses besoins. Il pourra ainsi vous guider vers de meilleures solutions. Cependant, même avec une alimentation soignée et enrichie, certains patients auront besoin d’une sonde d’alimentation, voir de la mise en place d’une gastrostomie pour répondre partiellement ou en totalité à leurs besoins caloriques.
Un autre problème fréquent chez le nourrisson est le RGO, car les muscles qui commandent l’ouverture de l’œsophage dans l’estomac sont encore faibles. Chez les enfants souffrants de troubles respiratoires, les RGO peuvent être aggravés par les mouvements violents du diaphragme et des muscles abdominaux. Il existe des médicaments pour traiter le reflux, quelques fois une chirurgie est nécessaire.
La transplantation
Dans les formes extrêmement sévères et en l’absence d’autres options thérapeutiques, il peut être proposé une transplantation pulmonaire. C’est une intervention chirurgicale délicate chez l’enfant due au faible nombre de petits donneurs et du risque de rejet du greffon.
Les déplacements et voyages
Votre enfant présente une maladie chronique qui va nécessiter des consultations et des hospitalisations répétées dans son centre de référence. Vous serez ainsi confrontés au défi du voyage avec l’oxygène, la nutrition et toute une batterie de matériels difficiles à transporter par une seule personne. Dans ce contexte, une simple course à l’épicerie peut devenir une expédition. Il faudra minutieusement préparer tous vos déplacements avec l’aide de l’équipe paramédicale et de votre famille.
Consultation aux urgences
Il est préférable de vous rendre dans l’hôpital où votre enfant est suivi habituellement, en prévenant son médecin ou l’un de ses collègues qui connaît bien son dossier.
En cas d’impossibilité, sachant que votre enfant a une maladie rare, une consultation aux urgences peut se révéler délicate : il arrive que des médecins connaissent moins bien sa maladie que vous-mêmes. Soyez prêts, sans vous formaliser, à informer l’équipe médicale sur sa pathologie et son histoire. Un petit résumé rédigé par son médecin spécialiste et une radio thoracique peuvent s’avérer très utiles. N’oubliez pas d’emporter son carnet de santé, les ordonnances, ses médicaments et sa nutrition, car en cas d’hospitalisation c’est qui leur permettra de ne prendre aucun retard dans son traitement et son alimentation.